眠れないときの対処法【不眠症専門の精神科医が教えます】
「また眠れない……」。布団に入って1時間が経つのに、頭は冴えたまま。
明日も仕事があるのに、時計の針だけが進んでいく。
そんな夜を繰り返している方へ、不眠症を専門とする精神科医の立場から、
科学的根拠(エビデンス)のある対処法をお伝えします。
「よく眠れる方法」はネット上にたくさんあります。ただ、その多くは根拠が曖昧だったり、
実は逆効果だったりするものが混じっています。本記事では、きちんとした研究で
「効果がある」と示されているものだけをご紹介します。
古川由己(ふるかわ・ゆうき)。精神科医・不眠症研究者。
不眠の認知行動療法(CBT-I)を専門とし、国際誌(JAMA Psychiatry)に研究を発表。
目次
まず知っておいてほしいこと:今夜眠れなくても明日ほどほど過ごせたら十分
「眠れない→体が壊れる」と心配している方が多いですが、まず安心してください。
1〜2日眠れなくても、健康な大人の体はびくともしません。
むしろ問題なのは、「眠れないこと」そのものより、
「眠れないことへの不安や焦り」です。
不眠症が長引く人の多くに共通しているのは、就寝時間が近づくと緊張が高まり、
「今夜も眠れなかったらどうしよう」と考え始めるというパターンです。
この記事を読み終えるころには、その焦りが少し和らぐはずです。
今夜できること:刺激統制法とは
不眠症治療で最もエビデンスが強い方法のひとつが
「刺激統制法(しげきとうせいほう)」です。
難しい名前ですが、考え方はシンプルです。
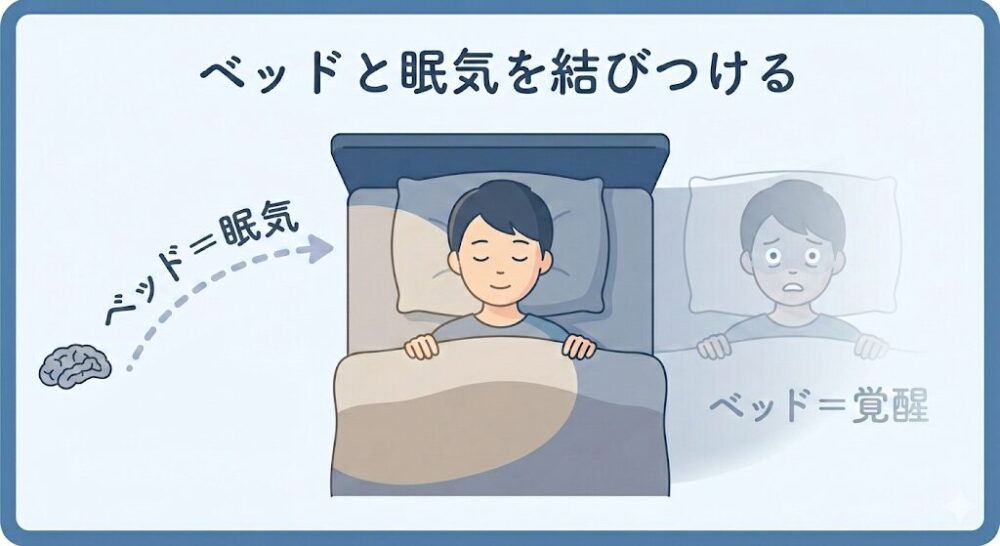
「ベッドと眠気を結びつける」——これだけです。
不眠が続くと、ベッドが「眠れない場所」として脳に記憶されます。
布団に入るたびに覚醒してしまうのは、この条件づけが原因です。
刺激制御法はその条件づけをリセットします。
具体的なやり方
- 毎朝同じ時間に起きる(睡眠リズムの基点をつくる)
- 昼間はしっかり起きておく
- しっかり眠くなってからベッドへ行く(眠くないのにベッドに入らない)
- 眠れなくてつらいなと感じたら、ベッドから出る(時計は見ずに体感で)
- 別の部屋で読書などをしながら眠気を待つ
- 眠気が来たらベッドに戻る
- これを繰り返す
最初の1〜2週間は、かえって眠れない夜が増えることがあります。それは正常な経過です。
ベッドで「眠れない」時間を積み重ねるより、短くても
「ベッド=眠る場所」を体に教え直すことが目的です。
あわせてやると効果的なこと
- 寝室の時計を見えない場所にする(時間が気になると覚醒が強まる)
- 起きたら朝日を浴びる(体内時計のリセット)
やりがちだけど逆効果なこと
外来で患者さんに聞くと、寝るためにと思ってやっているのに逆効果になっていることがよくあります。
専門家の立場からはっきりお伝えします。
❌ 早めにベッドに入る
「少しでも体を休めよう」と早くベッドに入りたくなりますが、これは逆効果です。
ベッドで過ごす時間が長いほど、眠りが浅くなります。
睡眠の「濃さ」は、起きている時間の長さに比例するからです。
❌ お酒で眠ろうとする
アルコールは確かに寝つきをよくします。ただし、夜中に覚醒しやすくなり、
睡眠全体の質が下がります。また習慣化すると同じ量では効かなくなります。
外来でも「晩酌が増えた」という方をよく見かけます。
❌ ベッドでスマホを見る・考え事をする
スマホの光が覚醒を促すことは有名ですが、実はスマホ以外にも「考え事」が問題です。
仕事の悩み、人間関係、翌日の予定——ベッドで考え事をするクセがつくと、
ベッドが「考える場所」になってしまいます。
❌ 眠ろうと頑張る
「眠らなければ」と意識するほど、脳は覚醒します。
眠りは意識的に「する」ものではなく、適切な条件が整えば「起きる」ものです。
目を閉じて「眠ろうとしない」ことがコツです。
❌ 休日に寝だめをする
週末に長く眠ることで「睡眠負債を返済しよう」とする方は多いですが、
これは体内時計をずらして、翌週の不眠をむしろ悪化させます。
休日も平日と同じ時間に起きることをお勧めします。
中長期的な解決策:不眠の認知行動療法(CBT-I)
上記の刺激統制法も、CBT-I(不眠の認知行動療法)の一部です。
CBT-Iは、不眠症に対して最も効果が確立された治療法です。
複数の大規模な臨床試験(ランダム化比較試験で)有効性が示されており、
米国や欧州のガイドラインでは睡眠薬よりも先に行うべき治療として推奨されています。
CBT-Iは以下の要素から構成されます:
- 刺激統制法(上で紹介したもの)
- 睡眠制限法:ベッドにいる時間をあえて短くして、睡眠効率を高める
- 認知再構成:「眠れないと体が壊れる」などの誤った考えを修正する
- 睡眠衛生:生活習慣の見直し(光・温度・カフェインなど)
特に、刺激統制法と睡眠制限法が大事ということがわかっています。詳しくは、以下の記事もご覧ください(医療者向けですが、一般の方にも読めるように書いています):
こんな症状なら病院へ:受診の目安
上記の対処法を1〜2週間試しても改善がなければ、受診を検討してください。
また、以下に当てはまる方は早めの受診をお勧めします。
- 不眠が1か月以上続いている
- 日中に強い眠気があり、仕事や生活に支障が出ている
- いびきや無呼吸を指摘されている(睡眠時無呼吸症候群の可能性)
- 脚がむずむずして眠れない(むずむず脚症候群の可能性)
- 不眠とともに気分の落ち込みや不安が強い
受診先は、いびきが目立つようであれば睡眠外来や耳鼻科、気持ちの落ち込みがあるようであれば精神科・心療内科が適切です。
不眠の認知行動療法を希望される場合は、不眠の認知行動療法を提供していると謳っているところがおすすめです。残念ながらまだあまり数はありませんが、オンラインカンセリングでも提供しているところがあるので調べてみてください。
睡眠薬について依存性が気になる方は、依存性が少ないとされる薬もありますので担当医に相談してみてください。
まとめ
| 今夜から試せること | やらない方がよいこと |
|---|---|
| 眠くなってからベッドへ | 早めにベッドに入る |
| 眠れずに辛く感じたらベッドを出る | お酒で眠ろうとする |
| 毎朝同じ時間に起きる | ベッドでスマホ・考え事 |
| 時計を見えない場所に | 眠ろうと頑張る |
| 起きたら朝日を浴びる | 休日に寝だめをする |
眠れない夜は、焦れば焦るほど悪化します。
「眠れなくても大丈夫」という安心感を土台に、
少しずつ体にいい条件を整えていくのが最も効果的なアプローチです。
それでも改善しない場合は、一人で抱え込まずに専門家に相談してください。
CBT-Iは、適切なサポートがあれば多くの方に効果が出る治療法です。
Riemann D, Espie CA, Altena E, et al. The European Insomnia Guideline: An update on the diagnosis and treatment of insomnia 2023. J Sleep Res. 2023;32(6):e14035. doi:10.1111/jsr.14035. 日本語訳: 古川由己. 監修: 山本隆一郎, 中島俊, 坂田昌嗣. 2025. URL: https://yukifurukawa.jp/european-insomnia-guideline-2023/
Bootzin, R R. Stimulus control treatment for insomnia. Proceedings of the American Psychological Association. 1972. https://www.med.upenn.edu/cbti/assets/user-content/documents/Bootzin%201972.pdf
この記事は医療情報の提供を目的としており、個別の診断・治療を行うものではありません。
症状が気になる場合はかかりつけ医または専門医にご相談ください。

名古屋市立大学医学部卒業後、南生協病院での初期研修を経て、東京大学医学部附属病院精神神経科、東京武蔵野病院で専攻研修。日本専門医機構認定精神科専門医、精神保健指定医。臨床と並行してメタアナリシスを中心とした臨床研究を主導。筆頭著者として、JAMA Psychiatry, British Journal of Psychiatry, Schizophrenia Bulletin, Psychiatry and Clinical Neuroscienceなどのトップジャーナルに論文を発表。不眠の認知行動療法 (CBT-I) などの心理療法や、精神科疾患の薬物療法について、臨床で抱いた疑問に取り組んでいる。メディア報道・講演など。
免責事項:当ウェブサイトは所属団体の意見を代表するものではありません。管理人は、細心の注意を払って当ウェブサイトに情報を作成していますが、情報の正確性および完全性を保証するものではありません。当ウェブサイトの情報もしくはリンク先の情報を利用したことで直接・間接的に生じた損失に関し、管理人は一切責任を負いません。

